Que es
El quiste pilonidal es una lesión sacular que se desarrolla a nivel cutáneo, casi siempre en la región sacro-coccígea, justo por encima del surco interglúteo.

Los quistes pilonidales son inofensivos siempre que no sufran infección e inflamación. Si un quiste pilonidal se infecta, puede degenerar en un absceso, que a menudo es extremadamente doloroso. Además, el pus recogido en la cavidad puede determinar la aparición de una fístula.
Cualquier persona puede desarrollar un quiste pilonidal, pero la lesión es más común en hombres jóvenes de raza blanca, de 15 a 24 años. En particular, las personas que permanecen sentadas por largos períodos de tiempo, como los conductores de camiones, tienen un mayor riesgo de desarrollar la lesión. El tratamiento y manejo de los quistes pilonidales depende de muchos factores, incluida la extensión y la cronicidad de la enfermedad. Es posible una cura completa, pero una cavidad quística puede recurrir incluso si se extrae quirúrgicamente. De hecho, las recurrencias de la lesión son frecuentes, estimadas en alrededor del 40-50% de los pacientes.
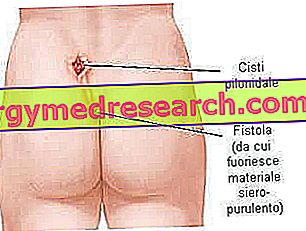
Quistes, abscesos y fístulas.
Los términos quiste, absceso y fístula pilonidal se refieren a tres fases diferentes de la enfermedad pilonidal:
- El quiste pilonidal es un saco pequeño no infectado, similar a un nódulo pequeño, asintomático o ligeramente doloroso a la palpación. La lesión puede permanecer en silencio durante años o evolucionar en etapas posteriores.
- El absceso pilonidal es una acumulación de pus que se origina a partir de la infección bacteriana de la cavidad quística. Esta formación es más grande que la anterior e implica dolor, enrojecimiento y otros signos característicos de inflamación. Después de unos días, el absceso se rompe y fistuliza con la mejora inmediata de las condiciones. Sin embargo, si no se trata adecuadamente, el proceso inflamatorio no se detiene espontáneamente y tiende a volverse crónico.
- Una fístula pilonidal es una pequeña abertura (o canal de comunicación) entre el quiste infectado y un orificio cutáneo que proporciona una salida al exterior:
Los síntomas
Un quiste pilonidal es una lesión que se desarrolla centralmente en la parte inferior de la espalda, en el cóccix, cerca de la fisura de las nalgas, a unos 4 a 5 centímetros del ano. Algunas personas pueden permanecer asintomáticas, durante algún tiempo, antes de la presentación del proceso inflamatorio agudo. La enfermedad sintomática generalmente ocurre cuando el quiste pilonidal se degenera en un absceso pilonidal: el paciente experimenta mayor incomodidad, la hinchazón local es más visible y el área es dolorosa al tacto.
Si el quiste pilonidal se infecta, pueden aparecer los siguientes signos y síntomas:
- Signos de inflamación abdominal: dolor, hinchazón, enrojecimiento y calor de la región de la piel afectada;
- Secreción de material purulento (o purulento en suero), amarillento y maloliente;
- Fiebre (poco frecuente), cefalea y malestar generalizado.
Estos síntomas pueden desarrollarse rápidamente, a menudo en unos pocos días. El dolor causado por una fístula pilonidal puede ser severo y empeorar si no se usa el tratamiento.
Con menos frecuencia, el quiste pilonidal se puede desarrollar en otras áreas del cuerpo, como las manos, el ombligo, la axila o la región genital.
causas
Aunque existen varias teorías sobre las causas de la enfermedad pilonidal, hoy en día la mayoría de los investigadores creen que los quistes son lesiones adquiridas (en lugar de congénitas o innatas como se creía en el pasado); su inicio estaría relacionado con una infección del folículo piloso que, una vez dilatado, permitiría que los cabellos se encajonaran. En respuesta a estos pelos encarnados, se desarrolla una reacción inflamatoria local que causa la formación de una estructura quística.
La presión excesiva, la fricción o el traumatismo repetido en la región sacro-coccígea pueden predisponer a los individuos a desarrollar el quiste o causar irritación de una lesión pilonidal existente.
Factores de riesgo
Algunos factores pueden predisponer al desarrollo del quiste pilonidal. Estos incluyen:
- Obesidad: los individuos obesos son más propensos a presentar recurrencias;
- Deportes u actividades ocupacionales que requieren una posición sentada prolongada (aumenta la presión sobre la región del coxis);
- La mala higiene y la presencia de muchos pelos superfluos;
- Sudoración excesiva: la humedad favorece el crecimiento de bacterias anaeróbicas, que a menudo infectan los quistes pilonidales;
- Irritación local o trauma, que puede causar la inflamación de un quiste existente o promover su aparición;
- Use ropa ajustada.
diagnóstico
Un quiste pilonidal se puede diagnosticar con un examen clínico simple, basado en los signos característicos en los sitios coccígeos: presencia de orificios externos, secreción de líquido o material purulento, etc. El área es extremadamente dolorosa para la palpación y, a menudo, el simple hecho de separar las nalgas para examinar el área es intolerable para el paciente. Para definir el diagnóstico, puede ser útil también usar análisis de sangre y un ultrasonido específico.
El médico también puede identificar la presencia de las siguientes condiciones:
- fiebre;
- Aumento de glóbulos blancos en una muestra de sangre;
- Inflamación de la piel circundante.
Posibles complicaciones
Las complicaciones de un quiste pilonidal pueden incluir:
- Recurrencia del quiste pilonidal;
- Formación de abscesos y supuración crónica;
- Infecciones sistémicas;
- En raras ocasiones, si el quiste pilonidal crónico no se trata adecuadamente, puede degenerar en un carcinoma de células escamosas de la piel.
quirúrgico
La terapia quística pilonidal es quirúrgica.
Los pacientes que no tienen inflamación local generalmente no requieren tratamiento inmediato, pero son invitados a la depilación y a una higiene local meticulosa. Si, en cambio, se desarrolla una infección en la cavidad quística, es necesario recurrir a un tratamiento adecuado para drenar o extirpar la lesión.
Incisión y drenaje del quiste pilonidal.
El primer enfoque terapéutico implica un procedimiento quirúrgico que se puede realizar de forma ambulatoria.
- Después de adormecer el área con un anestésico local, el médico hace una pequeña incisión sobre el área infectada para abrir la cavidad quística.
- El material purulento se drena, se eliminan todos los pelos y otros fragmentos acumulados en el quiste. La herida se limpia con solución salina y se cubre con una gasa estéril.
- Los apósitos deben reemplazarse con frecuencia, hasta la curación del quiste (aproximadamente tres veces a la semana).
- Su médico puede recetarle ciertos antibióticos, como metronidazol y eritromicina, para tratar la inflamación y evitar la reinfección bacteriana. A menudo, los analgésicos se prescriben para el tratamiento sintomático.
Se debe organizar un chequeo médico dentro de los dos días posteriores al procedimiento, para evaluar si la curación de la herida se realiza adecuadamente y para controlar cualquier complicación. Una vez que se retiran los apósitos, la herida de la piel se cura y se cierra espontáneamente en aproximadamente cuatro semanas. La mayoría de las personas que se someten a una incisión y drenaje del quiste pilonidal no necesitan ningún otro tratamiento. Mantener la herida limpia y eliminar todos los pelos en el área sacro-coccígea puede ayudar a prevenir las recurrencias.
Escisión del quiste pilonidal.
Si tiene un quiste pilonidal que tiende a infectarse de manera recurrente, es posible que necesite una cirugía más invasiva para extirpar todo el tejido afectado por el quiste (piel, tejidos subcutáneos y área quística hasta el sacro). La escisión permite que la afección se cure por completo, pero representa un procedimiento bastante invasivo en comparación con una incisión y drenaje simples.
Después de la escisión del quiste pilonidal, el médico puede optar por:
- Deje abierta la herida quirúrgica (cierre por segunda intención). En esta opción, la herida quirúrgica se deja abierta, sin sutura, para permitir que el tejido se vuelva a formar espontáneamente desde la base hasta la superficie. Este proceso produce un tiempo de cicatrización más prolongado, pero se asocia con un menor riesgo de recurrencia (infección recurrente del quiste pilonidal). A veces, se inserta una simple gasa estéril medicada en la herida quirúrgica. La curación ocurre en un tiempo variable entre 5 y 8 semanas, durante el cual el personal experto debe cambiar los medicamentos, en promedio cada tres días.
- Cierre la herida con suturas (cierre por primera intención). Después de haber eliminado el quiste pilonidal, algunos cirujanos prefieren, en cambio, cerrar la herida inmediatamente con suturas. El tiempo de curación es más rápido con esta opción, pero se asocia con un mayor riesgo de recurrencia. Algunos cirujanos realizan la incisión en el surco interglúteo, un área en la que la curación es particularmente difícil. Los puntos se retiran después de unos 10-12 días. El tiempo de recuperación, después de la cirugía, puede llevar varias semanas.
Las posibles complicaciones postoperatorias pueden incluir una infección local o una mala cicatrización de las heridas quirúrgicas. Para evitar tales consecuencias, el médico o la enfermera le proporcionarán al paciente instrucciones detalladas sobre el manejo de la herida y la progresión de un proceso de curación normal. También puede ser necesario depilar alrededor del sitio quirúrgico para evitar que el cabello entre en la herida. Durante la fase posquirúrgica, el tratamiento ambulatorio y los controles son necesarios para asegurar una cicatrización adecuada de las heridas y para manejar de inmediato las posibles complicaciones o recurrencias de la enfermedad pilonidal. Aunque el 40-50% de los pacientes pueden experimentar recurrencia de la enfermedad pilonidal, en general, el pronóstico a largo plazo es excelente.
Otras intervenciones menos comunes que pueden realizarse en caso de quiste pilonidal son:
- Inyecciones de fenol;
- Trasplantes de piel.
prevención
Para ayudar a prevenir los quistes pilonidales agudos o recurrentes, puede intentar:
- Mantenga el área limpia y seca, cuidando escrupulosamente la higiene local;
- Prefiera usar ropa cómoda, para evitar que los tejidos se froten contra la piel;
- Mantenga el área libre de vello no deseado, utilizando regularmente cremas depilatorias o depilación láser;
- Evite sentarse por un tiempo prolongado o una presión repetitiva excesiva en el área del coxis;
- En individuos obesos, la pérdida de peso puede ayudar a reducir el riesgo de recaída.




